
জান্নাতুল বাকেয়া কেকা
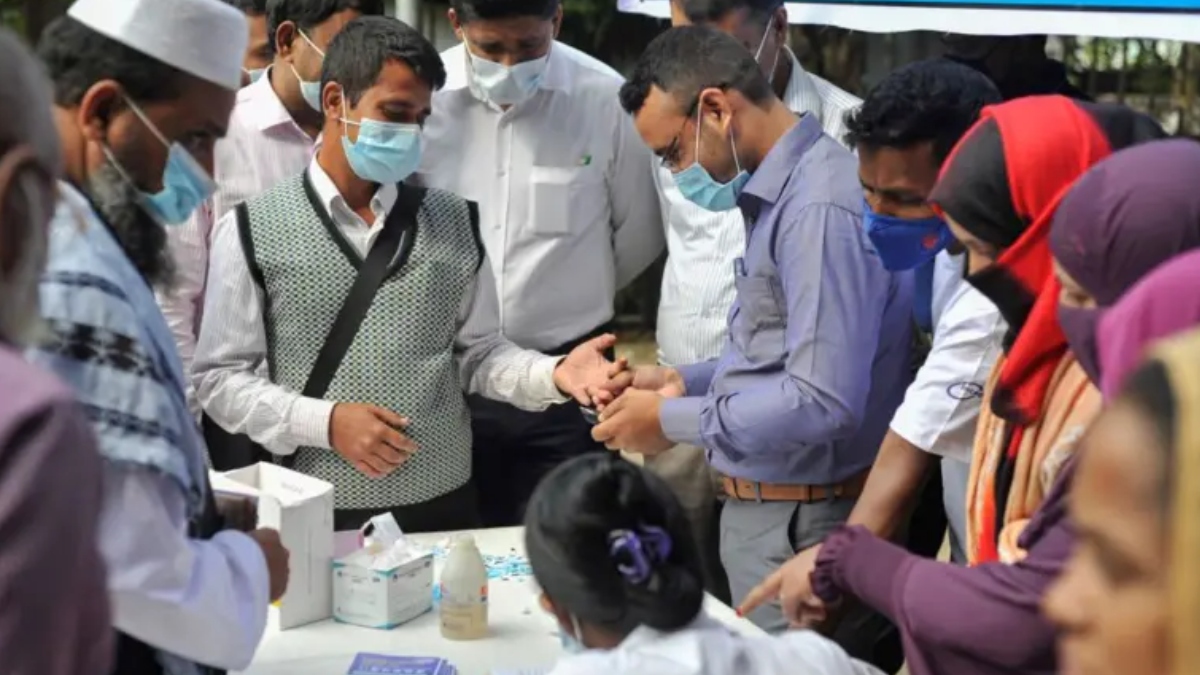
বাংলাদেশে ডায়াবেটিস নিয়ে দীর্ঘদিনের আলোচনায় প্রধানত দুটি ধরনই সামনে এসেছে— টাইপ-১ ও টাইপ-২। কিন্তু সাম্প্রতিক এক গবেষণা দেখাচ্ছে, বাস্তবতা আরও জটিল। দেশের উল্লেখযোগ্য সংখ্যক তরুণ-তরুণী এমন এক ধরনের ডায়াবেটিসে ভুগছেন, যা প্রচলিত শ্রেণিবিন্যাসের বাইরে এবং মূলত জিনগত কারণে সৃষ্ট। ফলে রোগ শনাক্তকরণ, চিকিৎসা নির্বাচন এবং রোগীর দীর্ঘমেয়াদি ব্যবস্থাপনায় নতুন করে ভাবতে হচ্ছে চিকিৎসকদের।
বাংলাদেশ মেডিকেল বিশ্ববিদ্যালয়ের (সাবেক বিএসএমএমইউ) এন্ডোক্রিনোলজি বিভাগের উদ্যোগে পরিচালিত গবেষণাটি গত ১৭ মার্চ আন্তর্জাতিক গবেষণা জার্নাল সাইন্টিফিক রিপোর্টে প্রকাশিত হয়েছে। বাংলাদেশে তরুণদের মধ্যে জিনগত ডায়াবেটিস নিয়ে প্রথম বড় বৈজ্ঞানিক গবেষণা হিসেবে বিবেচিত হচ্ছে এটি।
কেন গুরুত্বপূর্ণ এই গবেষণা?
বাংলাদেশে বহু বছর ধরে চিকিৎসকরা এমন তরুণ রোগী পাচ্ছিলেন, যাদের বয়স কম, শরীরে স্থূলতা নেই, টাইপ-১ ডায়াবেটিসের মতো হঠাৎ ইনসুলিননির্ভর অবস্থা নেই, আবার টাইপ-২ ডায়াবেটিসের সাধারণ বৈশিষ্ট্যও নেই। অনেক সময় তারা দীর্ঘদিন ভুল চিকিৎসা পেয়েছেন, কেউ কেউ অপ্রয়োজনীয় ইনসুলিন নিয়েছেন, আবার কারও রোগ ধরা পড়তেই দেরি হয়েছে। এই গবেষণা আংশিকভাবে সেই ধোঁয়াশার উত্তর দিয়েছে।
গবেষকদের মতে, সন্দেহভাজন তরুণ ডায়াবেটিস রোগীদের প্রতি ৫ জনে প্রায় ১ জনের মধ্যে ‘মডি’ (MODY-Maturity Onset Diabetes in the Young) সংশ্লিষ্ট জিনগত পরিবর্তনের ইঙ্গিত পাওয়া গেছে। মডি এমন এক ধরনের ডায়াবেটিস, যা পরিবারের মধ্যে বংশানুক্রমে চলতে পারে এবং সাধারণত অল্প বয়সেই দেখা দেয়।
পশ্চিমা মডেল সবসময় বাংলাদেশে কার্যকর নয়
গবেষণার অন্যতম তাৎপর্য হলো— বাংলাদেশিদের জিনগত বৈশিষ্ট্য পশ্চিমা দেশের মানুষের সঙ্গে পুরোপুরি মেলে না। ফলে ইউরোপ বা আমেরিকাভিত্তিক ডায়াগনস্টিক গাইডলাইন অনেক সময় এ দেশের রোগীদের ক্ষেত্রে যথাযথ ফল নাও দিতে পারে।
গবেষক ডা. মাশফিকুল হাসান বলেছেন, বাংলাদেশে ডায়াবেটিসের জিনগত ধরন বিশ্বের অন্যান্য অঞ্চলের তুলনায় আলাদা হতে পারে। অর্থাৎ, বিদেশি চিকিৎসা নির্দেশিকা অনুসরণ করলেই হবে না; স্থানীয় জনগোষ্ঠীভিত্তিক গবেষণা অপরিহার্য।
এটি শুধু বৈজ্ঞানিক বক্তব্য নয়, স্বাস্থ্যনীতির জন্যও বড় বার্তা। কারণ রোগ নির্ণয়ের পদ্ধতি যদি জনসংখ্যাভিত্তিক না হয়, তবে হাজারও রোগী ভুল শ্রেণিতে পড়ে যাবেন।
সারা দেশ থেকে সংগৃহীত ১০০ মানুষের জেনেটিক স্টাডি করে তা বিশ্লেষণের আলোকে গবেষণাটি পরিচালিত হয়েছে। গবেষকদল ২০২৩ সালের জানুয়ারি থেকে ২০২৫ সালের ডিসেম্বর পর্যন্ত প্রায় দুই বছর ধরে ওই ১০০ জনের জেনেটিক স্টাডি করে। গবেষণাদলের নেতৃত্বে ছিলেন বাংলাদেশ মেডিকেল বিশ্ববিদ্যালয়ের এন্ডোক্রিনোলজি বিভাগের চেয়ারম্যান অধ্যাপক এম এ হাসানাত।
তরুণদের মধ্যে ডায়াবেটিস বাড়ছে কেন?
বাংলাদেশে তরুণদের মধ্যে ডায়াবেটিস বাড়ার পেছনে কয়েকটি কারণ একসঙ্গে কাজ করছে—
তবে নতুন গবেষণা বলছে, সব ক্ষেত্রেই জীবনযাপন দায়ী নয়। একটি বড় অংশে জিনগত কারণ রয়েছে, যা এতদিন আলোচনার বাইরে ছিল।
বাংলাদেশের সামগ্রিক ডায়াবেটিস পরিস্থিতি উদ্বেগজনক
আন্তর্জাতিক ডায়াবেটিস ফেডারেশনের (IDF) ২০২৪ সালের তথ্য অনুযায়ী, বাংলাদেশে ২০-৭৯ বছর বয়সী প্রায় ১ কোটি ৩৮ লাখ ৭৭ হাজার মানুষ ডায়াবেটিসে আক্রান্ত। প্রাপ্তবয়স্কদের মধ্যে ডায়াবেটিসের হার ১৩.২ শতাংশ। আরও উদ্বেগজনক তথ্য হলো, আক্রান্তদের প্রায় ৩৯.১ শতাংশ জানেনই না যে তারা ডায়াবেটিসে ভুগছেন।
অর্থাৎ, দেশে শুধু রোগীর সংখ্যা বাড়ছে না, শনাক্তহীন রোগীর সংখ্যাও বিপুল। এর সঙ্গে যদি জিনগত ডায়াবেটিস যুক্ত হয়, তাহলে স্বাস্থ্যব্যবস্থার চ্যালেঞ্জ আরও গভীর।
ভুল চিকিৎসার ঝুঁকি কতটা?
জিনগত ডায়াবেটিসকে টাইপ-১ বা টাইপ-২ ধরে চিকিৎসা দিলে কয়েকটি সমস্যা হয়—
১. অপ্রয়োজনীয় ইনসুলিন ব্যবহার
২. সঠিক ওষুধ না পাওয়ায় রক্তে শর্করা নিয়ন্ত্রণে না আসা
৩. রোগীর অর্থনৈতিক চাপ বৃদ্ধি
৪. কিডনি, চোখ, স্নায়ু ও হৃদরোগের ঝুঁকি বাড়া
৫. পরিবারের অন্য সদস্যদের ঝুঁকি শনাক্ত না হওয়া
মডি রোগীদের ক্ষেত্রে অনেক সময় নির্দিষ্ট ওরাল ওষুধই যথেষ্ট, যেখানে ইনসুলিন প্রয়োজন নাও হতে পারে। তাই সঠিক শনাক্তকরণ অত্যন্ত গুরুত্বপূর্ণ।
এখন কী করা দরকার?
এই গবেষণা একটি নতুন বাস্তবতা উন্মোচন করেছে, কিন্তু সমাধান এখনো অনেক দূরে। জরুরি কয়েকটি পদক্ষেপ হতে পারে—
১. জাতীয় স্ক্রিনিং গাইডলাইন
কম বয়সী, অস্বাভাবিক উপসর্গযুক্ত, পারিবারিক ইতিহাস থাকা রোগীদের জন্য আলাদা স্ক্রিনিং দরকার।
২. জেনেটিক টেস্ট সহজলভ্য করা
বর্তমানে জেনেটিক পরীক্ষা ব্যয়বহুল ও সীমিত। সরকারি-বেসরকারি অংশীদারত্বে এটি সাশ্রয়ী করতে হবে।
৩. চিকিৎসকদের প্রশিক্ষণ
সব ডায়াবেটিস টাইপ-২ নয়— এই ধারণা চিকিৎসা ব্যবস্থায় ছড়িয়ে দিতে হবে।
৪. পরিবারভিত্তিক সচেতনতা
একজনের মডি শনাক্ত হলে পরিবারের অন্য সদস্যদেরও পরীক্ষা প্রয়োজন হতে পারে।
গবেষণার সীমাবদ্ধতা ও ভবিষ্যৎ সম্ভাবনা
গবেষণাটি ১০০ জন রোগীর জেনেটিক বিশ্লেষণের ওপর ভিত্তি করে পরিচালিত হয়েছে। এটি গুরুত্বপূর্ণ শুরু হলেও জাতীয় পর্যায়ে আরও বড় নমুনায় গবেষণা প্রয়োজন। শহর-গ্রাম, নারী-পুরুষ, বিভিন্ন বয়স ও সামাজিক শ্রেণির মানুষের তথ্য যুক্ত হলে আরও স্পষ্ট চিত্র পাওয়া যাবে।
শেষ কথা
বাংলাদেশে ডায়াবেটিস আর শুধু ‘বেশি মিষ্টি খাওয়া’ বা ‘মোটা মানুষের রোগ’ নয়। এটি এখন বহুমাত্রিক জনস্বাস্থ্য সংকট, যার একটি অংশ জিনগত। নতুন গবেষণা দেখিয়ে দিল— দেশের বহু তরুণ এমন ডায়াবেটিসে ভুগছেন, যা এতদিন ভুল নামে পরিচিত ছিল, অথবা কখনও ধরাই পড়েনি।
এই গবেষণার সবচেয়ে বড় শিক্ষা হলো, একই রোগের সবার চিকিৎসা এক নয়। বাংলাদেশের বাস্তবতা বুঝে, বাংলাদেশি জনগোষ্ঠীর জিনগত বৈশিষ্ট্য মাথায় রেখে নতুন চিকিৎসা নীতি তৈরি না করলে ভবিষ্যতে তরুণ জনগোষ্ঠীর বড় অংশ নীরব স্বাস্থ্যঝুঁকিতে পড়বে।
ডায়াবেটিসের বিরুদ্ধে লড়াই এখন শুধু ওষুধের নয়— এটি গবেষণা, সঠিক শনাক্তকরণ এবং স্থানীয় জ্ঞানভিত্তিক স্বাস্থ্যনীতির লড়াই।
লেখক: সিনিয়র সাংবাদিক, লেখক ও গবেষক

বাংলাদেশে ডায়াবেটিস নিয়ে দীর্ঘদিনের আলোচনায় প্রধানত দুটি ধরনই সামনে এসেছে— টাইপ-১ ও টাইপ-২। কিন্তু সাম্প্রতিক এক গবেষণা দেখাচ্ছে, বাস্তবতা আরও জটিল। দেশের উল্লেখযোগ্য সংখ্যক তরুণ-তরুণী এমন এক ধরনের ডায়াবেটিসে ভুগছেন, যা প্রচলিত শ্রেণিবিন্যাসের বাইরে এবং মূলত জিনগত কারণে সৃষ্ট। ফলে রোগ শনাক্তকরণ, চিকিৎসা নির্বাচন এবং রোগীর দীর্ঘমেয়াদি ব্যবস্থাপনায় নতুন করে ভাবতে হচ্ছে চিকিৎসকদের।
বাংলাদেশ মেডিকেল বিশ্ববিদ্যালয়ের (সাবেক বিএসএমএমইউ) এন্ডোক্রিনোলজি বিভাগের উদ্যোগে পরিচালিত গবেষণাটি গত ১৭ মার্চ আন্তর্জাতিক গবেষণা জার্নাল সাইন্টিফিক রিপোর্টে প্রকাশিত হয়েছে। বাংলাদেশে তরুণদের মধ্যে জিনগত ডায়াবেটিস নিয়ে প্রথম বড় বৈজ্ঞানিক গবেষণা হিসেবে বিবেচিত হচ্ছে এটি।
কেন গুরুত্বপূর্ণ এই গবেষণা?
বাংলাদেশে বহু বছর ধরে চিকিৎসকরা এমন তরুণ রোগী পাচ্ছিলেন, যাদের বয়স কম, শরীরে স্থূলতা নেই, টাইপ-১ ডায়াবেটিসের মতো হঠাৎ ইনসুলিননির্ভর অবস্থা নেই, আবার টাইপ-২ ডায়াবেটিসের সাধারণ বৈশিষ্ট্যও নেই। অনেক সময় তারা দীর্ঘদিন ভুল চিকিৎসা পেয়েছেন, কেউ কেউ অপ্রয়োজনীয় ইনসুলিন নিয়েছেন, আবার কারও রোগ ধরা পড়তেই দেরি হয়েছে। এই গবেষণা আংশিকভাবে সেই ধোঁয়াশার উত্তর দিয়েছে।
গবেষকদের মতে, সন্দেহভাজন তরুণ ডায়াবেটিস রোগীদের প্রতি ৫ জনে প্রায় ১ জনের মধ্যে ‘মডি’ (MODY-Maturity Onset Diabetes in the Young) সংশ্লিষ্ট জিনগত পরিবর্তনের ইঙ্গিত পাওয়া গেছে। মডি এমন এক ধরনের ডায়াবেটিস, যা পরিবারের মধ্যে বংশানুক্রমে চলতে পারে এবং সাধারণত অল্প বয়সেই দেখা দেয়।
পশ্চিমা মডেল সবসময় বাংলাদেশে কার্যকর নয়
গবেষণার অন্যতম তাৎপর্য হলো— বাংলাদেশিদের জিনগত বৈশিষ্ট্য পশ্চিমা দেশের মানুষের সঙ্গে পুরোপুরি মেলে না। ফলে ইউরোপ বা আমেরিকাভিত্তিক ডায়াগনস্টিক গাইডলাইন অনেক সময় এ দেশের রোগীদের ক্ষেত্রে যথাযথ ফল নাও দিতে পারে।
গবেষক ডা. মাশফিকুল হাসান বলেছেন, বাংলাদেশে ডায়াবেটিসের জিনগত ধরন বিশ্বের অন্যান্য অঞ্চলের তুলনায় আলাদা হতে পারে। অর্থাৎ, বিদেশি চিকিৎসা নির্দেশিকা অনুসরণ করলেই হবে না; স্থানীয় জনগোষ্ঠীভিত্তিক গবেষণা অপরিহার্য।
এটি শুধু বৈজ্ঞানিক বক্তব্য নয়, স্বাস্থ্যনীতির জন্যও বড় বার্তা। কারণ রোগ নির্ণয়ের পদ্ধতি যদি জনসংখ্যাভিত্তিক না হয়, তবে হাজারও রোগী ভুল শ্রেণিতে পড়ে যাবেন।
সারা দেশ থেকে সংগৃহীত ১০০ মানুষের জেনেটিক স্টাডি করে তা বিশ্লেষণের আলোকে গবেষণাটি পরিচালিত হয়েছে। গবেষকদল ২০২৩ সালের জানুয়ারি থেকে ২০২৫ সালের ডিসেম্বর পর্যন্ত প্রায় দুই বছর ধরে ওই ১০০ জনের জেনেটিক স্টাডি করে। গবেষণাদলের নেতৃত্বে ছিলেন বাংলাদেশ মেডিকেল বিশ্ববিদ্যালয়ের এন্ডোক্রিনোলজি বিভাগের চেয়ারম্যান অধ্যাপক এম এ হাসানাত।
তরুণদের মধ্যে ডায়াবেটিস বাড়ছে কেন?
বাংলাদেশে তরুণদের মধ্যে ডায়াবেটিস বাড়ার পেছনে কয়েকটি কারণ একসঙ্গে কাজ করছে—
তবে নতুন গবেষণা বলছে, সব ক্ষেত্রেই জীবনযাপন দায়ী নয়। একটি বড় অংশে জিনগত কারণ রয়েছে, যা এতদিন আলোচনার বাইরে ছিল।
বাংলাদেশের সামগ্রিক ডায়াবেটিস পরিস্থিতি উদ্বেগজনক
আন্তর্জাতিক ডায়াবেটিস ফেডারেশনের (IDF) ২০২৪ সালের তথ্য অনুযায়ী, বাংলাদেশে ২০-৭৯ বছর বয়সী প্রায় ১ কোটি ৩৮ লাখ ৭৭ হাজার মানুষ ডায়াবেটিসে আক্রান্ত। প্রাপ্তবয়স্কদের মধ্যে ডায়াবেটিসের হার ১৩.২ শতাংশ। আরও উদ্বেগজনক তথ্য হলো, আক্রান্তদের প্রায় ৩৯.১ শতাংশ জানেনই না যে তারা ডায়াবেটিসে ভুগছেন।
অর্থাৎ, দেশে শুধু রোগীর সংখ্যা বাড়ছে না, শনাক্তহীন রোগীর সংখ্যাও বিপুল। এর সঙ্গে যদি জিনগত ডায়াবেটিস যুক্ত হয়, তাহলে স্বাস্থ্যব্যবস্থার চ্যালেঞ্জ আরও গভীর।
ভুল চিকিৎসার ঝুঁকি কতটা?
জিনগত ডায়াবেটিসকে টাইপ-১ বা টাইপ-২ ধরে চিকিৎসা দিলে কয়েকটি সমস্যা হয়—
১. অপ্রয়োজনীয় ইনসুলিন ব্যবহার
২. সঠিক ওষুধ না পাওয়ায় রক্তে শর্করা নিয়ন্ত্রণে না আসা
৩. রোগীর অর্থনৈতিক চাপ বৃদ্ধি
৪. কিডনি, চোখ, স্নায়ু ও হৃদরোগের ঝুঁকি বাড়া
৫. পরিবারের অন্য সদস্যদের ঝুঁকি শনাক্ত না হওয়া
মডি রোগীদের ক্ষেত্রে অনেক সময় নির্দিষ্ট ওরাল ওষুধই যথেষ্ট, যেখানে ইনসুলিন প্রয়োজন নাও হতে পারে। তাই সঠিক শনাক্তকরণ অত্যন্ত গুরুত্বপূর্ণ।
এখন কী করা দরকার?
এই গবেষণা একটি নতুন বাস্তবতা উন্মোচন করেছে, কিন্তু সমাধান এখনো অনেক দূরে। জরুরি কয়েকটি পদক্ষেপ হতে পারে—
১. জাতীয় স্ক্রিনিং গাইডলাইন
কম বয়সী, অস্বাভাবিক উপসর্গযুক্ত, পারিবারিক ইতিহাস থাকা রোগীদের জন্য আলাদা স্ক্রিনিং দরকার।
২. জেনেটিক টেস্ট সহজলভ্য করা
বর্তমানে জেনেটিক পরীক্ষা ব্যয়বহুল ও সীমিত। সরকারি-বেসরকারি অংশীদারত্বে এটি সাশ্রয়ী করতে হবে।
৩. চিকিৎসকদের প্রশিক্ষণ
সব ডায়াবেটিস টাইপ-২ নয়— এই ধারণা চিকিৎসা ব্যবস্থায় ছড়িয়ে দিতে হবে।
৪. পরিবারভিত্তিক সচেতনতা
একজনের মডি শনাক্ত হলে পরিবারের অন্য সদস্যদেরও পরীক্ষা প্রয়োজন হতে পারে।
গবেষণার সীমাবদ্ধতা ও ভবিষ্যৎ সম্ভাবনা
গবেষণাটি ১০০ জন রোগীর জেনেটিক বিশ্লেষণের ওপর ভিত্তি করে পরিচালিত হয়েছে। এটি গুরুত্বপূর্ণ শুরু হলেও জাতীয় পর্যায়ে আরও বড় নমুনায় গবেষণা প্রয়োজন। শহর-গ্রাম, নারী-পুরুষ, বিভিন্ন বয়স ও সামাজিক শ্রেণির মানুষের তথ্য যুক্ত হলে আরও স্পষ্ট চিত্র পাওয়া যাবে।
শেষ কথা
বাংলাদেশে ডায়াবেটিস আর শুধু ‘বেশি মিষ্টি খাওয়া’ বা ‘মোটা মানুষের রোগ’ নয়। এটি এখন বহুমাত্রিক জনস্বাস্থ্য সংকট, যার একটি অংশ জিনগত। নতুন গবেষণা দেখিয়ে দিল— দেশের বহু তরুণ এমন ডায়াবেটিসে ভুগছেন, যা এতদিন ভুল নামে পরিচিত ছিল, অথবা কখনও ধরাই পড়েনি।
এই গবেষণার সবচেয়ে বড় শিক্ষা হলো, একই রোগের সবার চিকিৎসা এক নয়। বাংলাদেশের বাস্তবতা বুঝে, বাংলাদেশি জনগোষ্ঠীর জিনগত বৈশিষ্ট্য মাথায় রেখে নতুন চিকিৎসা নীতি তৈরি না করলে ভবিষ্যতে তরুণ জনগোষ্ঠীর বড় অংশ নীরব স্বাস্থ্যঝুঁকিতে পড়বে।
ডায়াবেটিসের বিরুদ্ধে লড়াই এখন শুধু ওষুধের নয়— এটি গবেষণা, সঠিক শনাক্তকরণ এবং স্থানীয় জ্ঞানভিত্তিক স্বাস্থ্যনীতির লড়াই।
লেখক: সিনিয়র সাংবাদিক, লেখক ও গবেষক

হজ অফিসের পরিচালক মো. লোকমান হোসেন জানান, প্রধানমন্ত্রীর পক্ষ থেকে আল্লাহর মেহমানদের জন্য (হজযাত্রী) কয়েক ধরনের উপহার সামগ্রী পাঠানো হয়েছে। এর মধ্যে এক লাখ বোতল মিনারেল ওয়াটার রয়েছে যা ক্যাম্পে আগত হজযাত্রীদেরকে সরবরাহ করা হচ্ছে।
১০ ঘণ্টা আগে
একই সাথে যক্ষার টিকাসহ টিকা ইস্যুতে অপতথ্যে নজর না দেয়ার বিষয়ে গণমাধ্যমে তুলে ধরেন স্বাস্থ্যমন্ত্রী। সেই সাথে যক্ষার দুইটি ভ্যারিয়েন্টের টিকা মজুত আছে বলেন মন্ত্রী।
১০ ঘণ্টা আগে
গত ২৪ ঘণ্টায় নিশ্চিত হামে আরও তিন জনের মৃত্যু হয়েছে এবং ১৫ মার্চ থেকে ১৭ এপ্রিল পর্যন্ত নিশ্চিত হামে ৩৭ জনের মৃত্যু হয়েছে। গত ২৪ ঘণ্টায় হাম সন্দেহে দুই জনের মৃত্যু হয়েছে এবং ১৫ মার্চ থেকে ১৭ এপ্রিল পর্যন্ত সন্দেহজনক হামে মৃত্যু হয়েছে ১৭৪ জনের।
১১ ঘণ্টা আগে
মন্ত্রী সরদার মো. সাখাওয়াত হোসেন বলেন, আগামী ২০ এপ্রিল থেকে দেশব্যাপী টিকা কার্যক্রম শুরু করলে এটা আরও কমে যাবে। আশা করি আগামী ১ সপ্তাহের মধ্যে হাম পরিস্থিতি নিয়ন্ত্রণে আসবে।
১১ ঘণ্টা আগে